ניוון רשתית
דף הבית ניוון רשתית
עבור אנשים עם ראייה ירודה, כל שינוי קטן בראייה יכול להפוך במהירות לחסם גדול: קריאה, זיהוי פנים, נהיגה, שימוש בסמארטפון, עבודה מול מסך ואפילו התמצאות בבית. אחת הסיבות השכיחות לפגיעה בראייה המרכזית היא ניוון רשתית, מונח שבשיח הציבורי מתייחס לעיתים קרובות לניוון מקולרי (המקולה היא מרכז הראייה ברשתית). במילים פשוטות: הראייה ההיקפית יכולה להישאר יחסית תקינה, אבל המרכז, זה שמאפשר חדות וזיהוי פרטים, נפגע. זה מבלבל, מתסכל ולעיתים גם מפחיד.
המטרה כאן היא לעשות סדר: להסביר מהו ניוון רשתית העין, מהם ניוון רשתית תסמינים אופייניים, מה ההבדל בין ניוון רשתית יבש ל־ניוון רשתית רטוב, איך מאבחנים נכון, אילו אפשרויות קיימות בתחום ניוון רשתית טיפול, ומה אפשר לעשות כבר עכשיו כדי לשמור על תפקוד יומיומי ואיכות חיים. חשוב להבין: מדובר בתוכן מידע כללי, לא תחליף לאבחון רפואי. כל חשד להחמרה פתאומית בראייה מחייב פנייה דחופה לרופא/ת עיניים, ובמיוחד במקרים החשודים לצורה "רטובה".
מה זה ניוון רשתית, ומה בדיוק נפגע בעין?
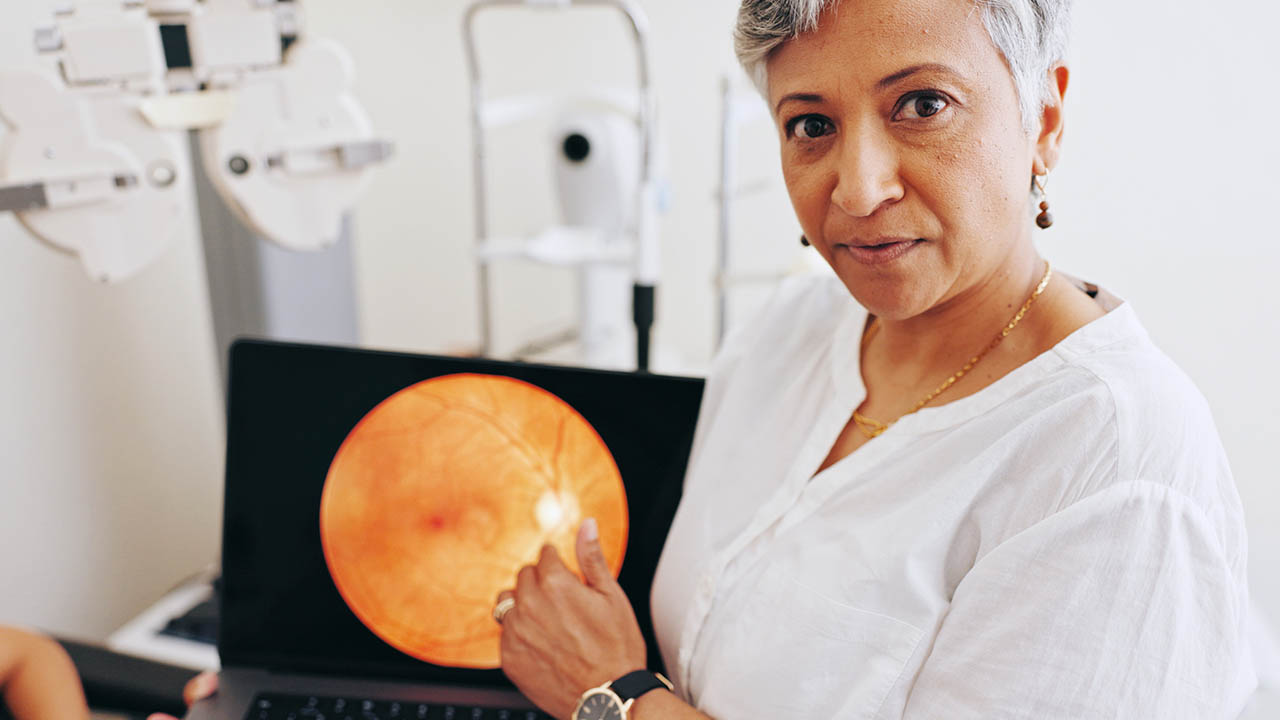
הרשתית היא שכבת עצב עדינה המצפה את פנים העין וקולטת אור כמו "חיישן מצלמה". בתוך הרשתית יש אזור מרכזי חשוב במיוחד: המקולה, שאחראית לראייה החדה ביותר: קריאה, נהיגה וזיהוי פנים. כאשר מדברים על "ניוון רשתית" בהקשר הנפוץ, הכוונה לרוב היא לניוון מקולרי תלוי גיל (AMD), מצב שבו תהליכים ניווניים פוגעים בתאים הרגישים לאור ובמבנים תומכים באזור המקולה, וגורמים לטשטוש או "חור" בראייה המרכזית.
לצד AMD, קיימים גם מצבים אחרים שמתוארים כניוון/דיסטרופיה של הרשתית (לעיתים תורשתי), ולכן תמיד חשוב לקבל הגדרה מדויקת מרופא/ת עיניים: באיזה סוג מדובר, באיזה שלב, והאם יש מעורבות של עין אחת או שתיים.
ניוון רשתית תסמינים – איך זה מרגיש ביום־יום?
התסמינים יכולים להתחיל "בשקט" ולהתגנב, במיוחד אם עין אחת מפצה על השנייה. אנשים מתארים:
- טשטוש במרכז שדה הראייה או ירידה בחדות שמפריעה לקריאה.
- עיוותים: קווים ישרים נראים גליים (למשל משקוף דלת או שורות בטקסט).
- קושי בזיהוי פרצופים גם ממרחק קצר.
- צורך באור חזק יותר לקריאה, או "התעייפות" מהירה בעיניים.
- כתם אפור/כהה במרכז הראייה (בשלבים מתקדמים יותר).
נקודה חשובה: בצורה הרטובה לעיתים יש שינוי מהיר יותר – החמרה מורגשת בפרק זמן קצר יחסית ולכן חשוב לא לחכות שיעבור.
ניוון רשתית יבש מול ניוון רשתית רטוב – ההבדל שמכתיב את הדחיפות
כדי להבין טיפול וסיכוי לשימור ראייה, חייבים להבין את ההבדל בין שני הסוגים העיקריים:
ניוון רשתית יבש (Dry)
זהו הסוג השכיח יותר. הוא נוטה להתקדם בהדרגה, ולעיתים במשך שנים. אין "נזילה" של כלי דם חריגים, אלא תהליך ניווני איטי יותר. בחלק מהמקרים, יש המלצות לתוספים ייעודיים בהתאם לשלב המחלה ולשיקול רופא/ת העיניים.
ניוון רשתית רטוב (Wet)
כאן נוצרים כלי דם לא תקינים מתחת לרשתית/מקולה, שעלולים לדלוף ולדמם, לגרום לבצקת ולפגיעה מהירה בראייה המרכזית. הטיפול המוביל כיום הוא לרוב הזרקות תוך־עיניות של תרופות אנטי-VEGF, שנועדו להפחית דליפה ולבלום צמיחה של כלי דם חריגים.
השוואה מהירה בין יבש לרטוב (לקריאה ולזיהוי מוקדם)
| מאפיין | ניוון רשתית יבש | ניוון רשתית רטוב |
| קצב התקדמות | לרוב איטי/הדרגתי | לעיתים מהיר וחד |
| מה קורה ברשתית | תהליך ניווני באזור המקולה | כלי דם לא תקינים + דליפה/בצקת |
| תסמינים שכיחים | טשטוש וקושי בקריאה | עיוותים/טשטוש שמחמירים מהר |
| טיפול רפואי נפוץ | אין "ריפוי", לעיתים תוספים/מעקב בהתאם לשלב | אנטי-VEGF בהזרקות; לעיתים טיפולי אור/לייזר במקרים מסוימים |
| דחיפות | חשוב מעקב קבוע | דחיפות גבוהה עם שינוי פתאומי |
חשוב לציין כי הטבלה היא כללית; בפועל ההחלטה נעשית לפי בדיקה והדמיה.
ניוון רשתית בגיל מבוגר – למה זה נפוץ יותר אחרי גיל 50?
הקשר לגיל נובע משילוב גורמים: הצטברות תהליכים ניווניים, שינויים בכלי דם, סטרס חמצוני ותהליכי דלקת עדינים ברקמות העין. לכן ניוון מקולרי נחשב גורם מוביל לירידה בראייה אצל מבוגרים, בעיקר מעל גיל 50.
עם זאת, "מבוגר" לא אומר "אין מה לעשות". להפך: אבחון מוקדם, מעקב נכון, וטיפול בזמן (במיוחד בצורת הרטוב) יכולים לעשות הבדל משמעותי בשימור תפקוד הראייה.
ניוון רשתית בגיל צעיר – מתי זה קורה ומה חשוב לבדוק?
כשמדברים על ניוון רשתית בגיל צעיר, לעיתים הכוונה לא ל־AMD הקלאסי אלא למצבים אחרים: נטייה משפחתית/תורשתית, מחלות רשתית שונות, או גורמים מערכתיים מסוימים. דווקא בגיל צעיר יש נטייה "להחליק" תסמינים ולייחס אותם לעייפות, יובש בעיניים או שינוי משקפיים.
ההמלצה המעשית: אם אתם חווים עיוותים בקווים, כתם מרכזי, או ירידה בחדות שלא מסתדרת עם שינוי מספר – אל תסתפקו בבדיקה בסיסית. בקשו הפניה/השלמה לרופא/ת עיניים, ולעיתים גם בדיקות הדמיה מתקדמות לפי הצורך. במקביל, עבור מי שכבר אובחן עם ראייה ירודה, חשוב מאוד להתחיל מוקדם תהליך של התאמת פתרונות עזר (על זה נרחיב בהמשך), כי "להסתדר" לבד לאורך זמן עולה באיכות חיים.
איך מאבחנים ניוון רשתית העין בצורה מדויקת?
אבחון טוב הוא לא רק "כן/לא", אלא מיפוי מצב: סוג (יבש/רטוב), שלב, עין אחת או שתיים, והאם יש סימנים לשינוי שמצריך טיפול מיידי.
בדיקות שכיחות כוללות:
- בדיקת חדות ראייה והערכה תפקודית (איך אתם קוראים, מזהים, מתמצאים).
- בדיקת קרקעית העין.
- הדמיות לפי שיקול רופא/ת עיניים (למשל OCT) שמראות שכבות רשתית ובצקות/נוזלים – כלי חשוב במיוחד בזיהוי צורה רטובה והתגובה לטיפול.
לצד הרפואה, יש רובד שלא פחות חשוב: אבחון תפקודי של ראייה ירודה – מה אתם מצליחים לעשות בפועל ובאיזה תנאים (אור, ניגודיות, מרחק). כאן נכנס הערך של צוות שמתמחה בפתרונות ללקויי ראייה: לא רק "מספר במשקפיים", אלא התאמות שיחזירו עצמאות.
ניוון רשתית טיפול – מה באמת אפשר לעשות היום (בלי הבטחות שווא)
במחלות רשתית, חשוב להבדיל בין "טיפול שמרפא" לבין "טיפול שמאט/שומר" ומאפשר תפקוד טוב יותר.
טיפול בניוון רשתית רטוב – אנטי-VEGF כקו מרכזי
הטיפול המקובל בעולם ובמערכות בריאות רבות כולל הזרקות אנטי-VEGF לעין, שמטרתן לצמצם דליפה מכלי דם לא תקינים ולהאט את הפגיעה בראייה. הטיפול ניתן לרוב בסדרה ובהמשך תחזוקה/מעקב בהתאם לתגובה.
במקרים מסוימים, קיימות גם אפשרויות כמו טיפול פוטודינמי (PDT) או טיפולי אור/לייזר – לרוב בשיקולים קליניים ספציפיים.
טיפול בניוון רשתית יבש – מעקב, הרגלים ולעיתים תוספי AREDS2 לפי התאמה
לצורה היבשה אין "טיפול תרופתי" יחיד שמחזיר את הרשתית לאחור, אבל יש חשיבות למעקב ולניהול סיכונים. עבור חלק מהאנשים בשלבים מסוימים, פורמולת תוספים מסוג AREDS2 עשויה להפחית סיכון להחמרה/התקדמות (בהנחיית רופא/ת עיניים ובהתאמה אישית).
חשוב לציין כי לא כל אחד צריך תוספים, ולא כל תוסף "לעיניים" מתאים. יש התוויות, מינונים ושיקולי בטיחות (למשל מצבים רפואיים אחרים). לכן ההמלצה היא לקבל הנחיה רפואית.
איך חיים טוב יותר עם ניוון רשתית – "שיקום ראייה" ופתרונות שמחזירים עצמאות
כאן נכנס התחום שבו רבים מרגישים שינוי אמיתי: שיקום ראייה והתאמת עזרים. גם כשאי אפשר להחזיר את הרשתית למצבה הקודם, אפשר לשפר מאוד תפקוד: לקרוא יותר בקלות, לזהות טוב יותר, לעבוד מול מסך, ולצאת מהבית בביטחון.
מחקרים ומערכות בריאות מדגישים את הערך של שיקום ראייה ירודה (Low Vision Rehabilitation): התאמת אסטרטגיות ועזרי ראייה כדי להסתגל לשינוי ולשמור על איכות חיים.
בתשר אופטיקה געש, ההתמחות היא בדיוק בצומת הזה:
- בדיקות ראייה מקצועיות עם הסתכלות תפקודית (לא רק "שורה אחר שורה").
- התאמת פתרונות אופטיים: הגדלות שונות, עדשות מיוחדות, פתרונות קריאה.
- התאמת פתרונות אלקטרוניים לכבדי ראייה: מסכי הגדלה, מצלמות קריאה, הגדלה חכמה למסמכים, פתרונות לעבודה מול מחשב ועוד.
- ליווי אישי: התאמה לפי הבית, ההרגלים, העבודה והתקציב כדי שהפתרון לא יישאר במגירה.
המלצות פרקטיות ליום־יום (שמשפרות תפקוד בלי קשר לשלב המחלה)
אלו צעדים "קטנים" שעושים הבדל גדול:
- תאורה נכונה: אור חזק וממוקד לקריאה (עם מינימום סנוור).
- ניגודיות: רקע בהיר/כהה בהתאם למה שנוח לכם, טקסט גדול יותר, מצב "נגישות" בסמארטפון.
- הגדלה חכמה: לפעמים עדשה פשוטה מספיקה, ולפעמים פתרון אלקטרוני משנה את המשחק (במיוחד לקריאה ממושכת).
- תכנון סביבתי בבית: סימון תרופות, תוויות גדולות, ארגון קבוע של חפצים.
- מעקב רפואי עקבי: בעיקר אם כבר אובחן מצב רשתית, כדי לזהות שינוי בזמן.
מתי חייבים לפנות בדחיפות לרופא/ת עיניים?
פנו בדחיפות אם מופיע אחד מהבאים:
- עיוות חדש בקווים ישרים או החמרה משמעותית.
- כתם מרכזי חדש/התרחבות כתם קיים.
- ירידה פתאומית בראייה המרכזית בעין אחת.
הסיבה: תרחישים כאלה יכולים להתאים להופעה/החמרה של צורה רטובה, שבה טיפול מוקדם הוא קריטי לשימור ראייה.
שאלות נפוצות
1) האם ניוון רשתית גורם לעיוורון מלא?
ברוב המקרים של ניוון מקולרי, הפגיעה היא בעיקר בראייה המרכזית, בעוד הראייה ההיקפית נשמרת יחסית כלומר לא מדובר בדרך כלל בעיוורון מוחלט, אבל כן בירידה משמעותית בתפקוד היומיומי.
2) איך יודעים אם זה ניוון רשתית יבש או רטוב?
ההבדל נקבע בבדיקה אצל רופא/ת עיניים ולעיתים בעזרת הדמיות (כמו OCT). "רטוב" נוטה להתבטא בהחמרה מהירה יותר ולעיתים עיוותים בולטים.
3) ניוון רשתית רטוב – האם הזריקות כואבות ומה התדירות?
הטיפול נעשה בהרדמה מקומית (טיפות), ורבים מדווחים על אי־נוחות קצרה יותר מאשר כאב. תדירות ההזרקות משתנה לפי תגובה ותכנית רופא/ה; לעיתים נדרש טיפול חוזר לאורך זמן כדי לשמור על שליטה במחלה.
4) האם יש טיפול שמרפא ניוון רשתית יבש?
נכון להיום, אין טיפול אחד שמרפא את הצורה היבשה. יש מעקב, ניהול סיכונים, ולעיתים תוספי AREDS2 בשלבים מסוימים לפי החלטת רופא/ה.
5) האם "ויטמינים לעיניים" תמיד מומלצים?
לא תמיד. פורמולות כמו AREDS2 רלוונטיות בעיקר לחלק מהאנשים בשלבים מסוימים, ויש שיקולי התאמה ובריאות כללית. כדאי לקחת רק לפי הנחיית רופא/ת עיניים.
6) ניוון רשתית בגיל צעיר – זה אותו דבר כמו אצל מבוגרים?
לא בהכרח. בגיל צעיר לעיתים מדובר במחלות רשתית אחרות או גורמים שונים. לכן חשוב אבחון מדויק ולא להסתפק בהנחות. (בכל חשד לתסמינים משמעותיים לפנות לרופא/ת עיניים).
7) אם כבר יש ירידה בראייה מה אפשר לעשות כדי להמשיך לקרוא ולעבוד?
כאן שיקום ראייה עושה הבדל: התאמת הגדלות, פתרונות אופטיים ואלקטרוניים, שינויי תאורה וניגודיות, והדרכה לשימוש נכון. מומלץ לפנות למומחים לראייה ירודה.
8) האם שינוי פתאומי בראייה יכול להיות "סתם עייפות"?
עדיף לא להמר על זה. שינוי פתאומי, עיוותים או כתם מרכזי חדש מצדיקים בדיקה דחופה כדי לשלול/לטפל במהירות במצבים כמו ניוון רטוב.
לסיכום, ניוון רשתית הוא אתגר אמיתי אבל עם אבחון נכון, מעקב מסודר וטיפול בזמן (במיוחד בניוון רשתית רטוב), אפשר לשמר תפקוד ולמנוע הידרדרות מיותרת. בצד הרפואי, חשוב להישען על רופא/ת עיניים והנחיות טיפול עדכניות; ובצד התפקודי, שיקום ראייה והתאמת פתרונות יכולים להחזיר עצמאות: קריאה, עבודה, שימוש במחשב ונייד, והתנהלות יומיומית בטוחה יותר.
אם אתם או בני משפחה מתמודדים עם ראייה ירודה – בתשר אופטיקה געש תוכלו לקבל בדיקות ראייה מקצועיות, התאמת פתרונות אופטיים ואלקטרוניים לכבדי ראייה, וליווי אישי שמכוון לתוצאה: "איך חוזרים לעשות דברים", לא רק "מה האבחנה". מוזמנים ליצור קשר דרך האתר ולהשאיר פרטים לייעוץ ראשוני.
ממליצים עלינו בתקשורת:
| יהודית שפירא – אופומטריסטית במכון תשר געש אצל פאולה וליאון | פרופסור קרסו עם בת אור יחזקאלי – אופטומטריסטית במכון תשר אופטיקה | פותחים יום – רוני סופר באולפן ערוץ 13 בריאיון בטלוויזיה |